

DIRECTION GENERALE DE LA SANTE
Sous-direction de la santé et de la société
Bureau de la santé mentale
Les travaux du groupe ont abouti à une approche par compétence permettant d’identifier trois niveaux d’intervention complémentaires à mobiliser pour la prévention, l’urgence, le soin et la (re)insertion en santé mentale :
- les professionnels du champ sanitaire, spécialisés en psychiatrie ;(cf. 3 tableaux pages suivantes : Intervenants / Compétences / Savoir-faire à mobiliser)- les professionnels de soins primaires ;
- les intervenants de première ligne auprès de personnes en difficulté psychique ou atteintes de troubles mentaux (dont l’énumération présentée dans le schéma est non exhaustive) ;
Cette clarification attendue tant par les usagers que par les professionnels eux-mêmes, permet d’éviter des glissements de compétences indus. Elle est la garantie d’un savoir-faire au regard de la formation qui s’y attache. Elle contribue à mieux spécifier le rôle de chacun et à répartir les charges entre les acteurs. En ce sens, cette organisation doit alléger le fonctionnement des équipes, notamment celles du champ spécialisé, leur permettant ainsi de mieux se centrer sur leur pratique clinique.
Les représentants des familles et des usagers dont le rôle a été jugé essentiel, interviennent au sein de ces trois niveaux. Ils contribuent notamment à créer des liens entre ces niveaux.
Ce schéma ne doit pas être analysé de manière linéaire comme un mode unique et modélisé de prise en charge. Il ne s’agit pas non plus de réserver l’intervention des professionnels spécialisés à celle préalable des autres acteurs. Il est en effet essentiel que la personne soit prise en charge à partir du niveau où elle exprime et/ou est repérée sa souffrance psychique ou sa maladie mentale avérée.
Cette organisation vise à :
- impulser une nouvelle dynamique de prise en charge dans laquelle les partenaires, intervenants de premières lignes et acteurs de soins primaires, sont mieux intégrés, et les besoins et droits des personnes malades de fait mieux pris en compte.
- mieux repérer les personnes en difficulté psychique pour les orienter, au besoin, vers une prise en charge précoce adaptée. L’accès aux soins, le plus souvent en urgence et souvent sur le mode de l’hospitalisation, lorsque l’état de santé est très détérioré devrait ainsi être évité. Il est essentiel également de permettre aux professionnels non spécialisés de distinguer ce qui relève de la plainte et de la souffrance inhérente à la personne, de ce qui relève de la pathologie. L’objectif étant de ne pas “médicaliser” toute plainte ou souffrance psychique.
- faire coexister chaque fois que nécessaire, des phases coordonnées de prise en charge sanitaire et sociale dépassant le partenariat ponctuel.
Cette organisation permet :
- de faire prendre conscience aux différents intervenants de leur position actuelle face à la problématique de santé publique que constitue la santé mentale, qui ne concerne pas le seul milieu médical ;
- de renforcer et de valoriser l’impact des interventions de chacun des professionnels sur la prévention en santé mentale, le soin, et l’insertion des personnes en souffrance psychique invalidante et/ou atteintes de troubles mentaux avérés ;
- de rationaliser les importantes sollicitations du champ médical et social auprès des secteurs de psychiatrie, plus particulièrement auprès des psychiatres, publics ou libéraux, et ainsi de requalifier la spécificité de leur travail thérapeutique.
Il y a consensus des membres du groupe pour reconnaître que les prises en charge de qualité font généralement intervenir alternativement ou conjointement, les trois niveaux complémentaires de compétences, qu’il convient généralement de mettre en relation de façon systématisée et non hiérarchisée.
Cette orientation nécessite :
- un travail de déstigmatisation des représentations attachées à la maladie mentale afin :
. d’aborder le sujet de la santé mentale dans les différentes institutions confrontées à des personnes en difficulté psychique ;. de favoriser la demande d’aide par les personnes en souffrance et leur famille ou proche (la question du choix du praticien ou de la prise en charge est difficile pour les patients),
. et d’apporter une réponse précoce aux problématiques.
- un travail préalable de lisibilité et de communication du secteur de psychiatrie et des professionnels spécialisés libéraux envers leurs partenaires institutionnels et associatifs (représentant des usagers) notamment par :
. la mise au point d’un guide de ressources en santé mentale par territoire pertinent (département ou bassin de vie) à destination des professionnels des champs sanitaires, médico-sociaux et sociaux et des représentants des usagers ;. le développement d’échanges de pratique, notamment des formations communes et des groupes de parole permettant un premier temps de connaissance mutuelle des professionnels et un accroissement de la lisibilité des compétences de chacun.
- un engagement commun des responsables institutionnels (Etat, ARH, Conseils généraux, Municipalités, Education nationale, Justice...) sur les orientations de la politique de santé mentale menée au plan local. Cet indispensable partenariat doit conduire à mieux identifier les rôles et compétences attendues de chacun des intervenants des trois niveaux. A titre d’exemple, il n’appartient pas aux professionnels spécialisés de gérer à part entière des problématiques sociales (logement...) mais bien d’établir le partenariat utile à la gestion de ces questions avec des professionnels relevant le plus souvent des collectivités locales. Le rôle de chacun sera donc facilité par ce partenariat institutionnel, qui donnera lieu à une contractualisation spécifique sur des objectifs précis de réponse aux besoins des personnes souffrantes (contrats pluriannuels de développement de la santé mentale).
- la mise en œuvre, tant au niveau local que national, de nouvelles modalités de formation des professionnels, par décloisonnement entre professions et institutions. Le travail interprofessionnel, interdisciplinaire ou de partenariat entre les niveaux de compétences doit certes favoriser l’émergence d’une culture commune mais aussi garantir :
. la prise en compte effective de la spécificité de chaque métier ou compétence, par le maintien de l’identité du professionnel face à l’évolution des pratiques induite par l’évolution des besoins de prise en charge. Par exemple dans les secteurs de psychiatrie, les cadres infirmiers et socio-éducatifs doivent fortement contribuer à cette dynamique de formation et de recherche. Il en est de même dans les institutions sociales ou médico-sociales.. l’élaboration d’une réflexion propre, voire de références sur les pratiques en santé mentale, pour les nouveaux métiers émergents dans le social confrontés à des publics en souffrance psychique ou atteints de troubles mentaux (travailleuses familiales, médiateurs sociaux, conseillères en économies familiales...) et éviter ainsi le risque de leur éventuelle instrumentalisation par les institutions sociales ou sanitaires.
- Le développement de la recherche, particulièrement par la mise en place de programmes innovants de recherches/actions sur les pratiques professionnelles dans le domaine de la santé mentale. Le groupe de travail préconise également de renforcer la formation à la méthodologie de la recherche, afin de favoriser l’émergence de ces démarches et l’augmentation du nombre des professionnels impliqués dans des recherches pluridisciplinaires, à même de renforcer les identités respectives et à terme une meilleure évaluation des pratiques professionnelles.
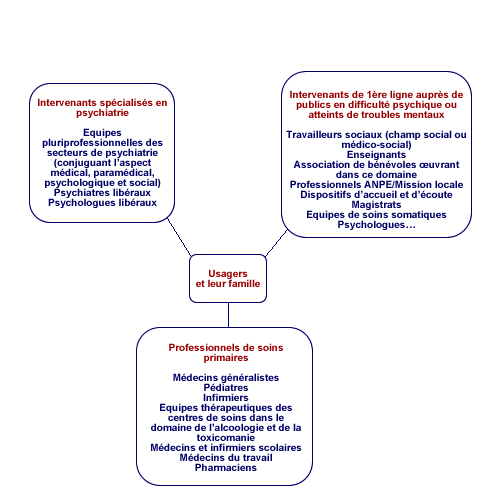
Ce schéma ne doit pas être analysé de manière linéaire comme une mode unique et modélisé de prise en charge. Il ne s’agit pas non plus de réserver l’intervention des intervenants spécialisés à celle préalable des autres acteurs. La personne est en effet prise en charge à partir du niveau où elle exprime et/ou est repérée sa souffrance psychique ou sa maladie mentale avérée.
Professionnels du champ sanitaire spécialisés en psychiatrie | Professionnels de soins primaires | Intervenants de 1ère ligne auprès de publics en difficulté psychique et/ou atteints de troubles |
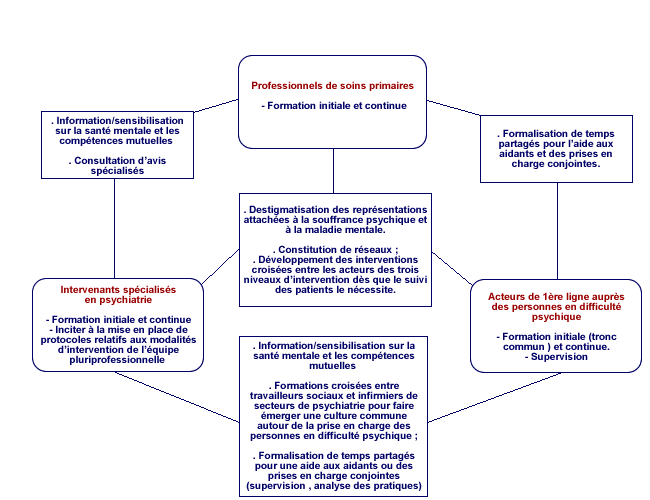
Ce schéma ne doit pas être analysé de manière linéaire comme un mode unique et modélisé de prise en charge. Il ne s’agit pas non plus de réserver l’intervention des intervenants spécialisés à celle préalable des autres acteurs. La personne est en effet prise en charge à partir du niveau où elle exprime et/ou est repérée sa souffrance psychique ou sa maladie mentale avérée.
Les travaux du groupe ont conclu à la nécessité d’impulser un réel travail en réseau. Il s’agit de favoriser la constitution de réseaux axés sur l’action, par la mobilisation des partenaires et institutions impliqués dans les prises en charge, quel que soit le stade de celles-ci (prévention, soin, (re)insertion).
Ces réseaux fondés sur les nécessités des différents exercices doivent avoir pour objectif d’améliorer les prises en charge. Ainsi, l’instauration de temps d’analyse conjointe des pratiques inter-professionnelles ou inter-institutionnelles contribue à la prévention, au soin et à la (ré)insertion des personnes en souffrance, en dehors de toute situation d’urgence ou dramatisée.
Les réseaux sont ici entendus au sens de la loi n°2002-303 du 4 mars 2002 relative aux droits des malades et à la qualité du système de santé (art 84) rappelée ci-dessous :
“Les réseaux de santé ont pour objet de favoriser l’accès aux soins, la coordination, la continuité ou l’interdisciplinarité des prises en charge sanitaires, notamment de celles qui sont spécifiques à certaines populations, pathologies ou activités sanitaires. Ils assurent une prise en charge adaptée aux besoins de la personne tant sur le plan de l’éducation à la santé, de la prévention, du diagnostic que des soins. Ils peuvent participer à des actions de santé publique. Ils procèdent à des actions d’évaluation afin de garantir la qualité de leurs services et prestations.
Ils sont constitués entre les professionnels de santé libéraux, les médecins du travail, des établissements de santé, des centres de santé, des institutions sociales ou médico-sociales et des organisations à vocation sanitaire ou sociale, ainsi qu’avec des représentants des usagers.
Les réseaux de santé qui satisfont à des critères de qualité ainsi qu’à des conditions d’organisation, de fonctionnement et d’évaluation fixés par décret peuvent bénéficier de subventions de l’Etat, dans la limite des crédits inscrits à cet effet chaque année dans la loi de finances, de subventions des collectivités territoriales ou de l’assurance maladie ainsi que de financements des régimes obligatoires de base d’assurance maladie pris en compte dans l’objectif national de dépenses d’assurance maladie visé au 4° du I de l’article L.O. 111-3 du code de la sécurité sociale ”.
Les dispositions de l’article 36 de la loi n° 2001-1246 du 21 décembre 2001 de financement de la sécurité sociale pour 2002 offrent en outre un cadre précis de financement des réseaux. Celles-ci prévoient en effet la création, par arrêté des ministres chargés de la sécurité sociale et de la santé, d’une dotation nationale de développement des réseaux ainsi que pour chaque région, le montant limitatif de la dotation régionale de développement des réseaux. Les dépenses correspondant à ces dotations seront imputées en plusieurs parts sur les dépenses hospitalières, de ville ou médico-sociales, l’objectif étant de favoriser le décloisonnement des pratiques professionnelles par des financements conjoints.
La loi précitée confie au directeur d’agence régionale d’hospitalisation et au directeur de l’union régionale des caisses d’assurance maladie de décider conjointement, et dans le cadre des priorités pluriannuelles de santé, des financements accordés à ces réseaux. En outre, il est prévu qu’afin d’organiser la coordination et la continuité des soins, la décision de financement peut prévoir la prise en charge par l’assurance maladie sous la forme d’un règlement forfaitaire de tout ou partie des dépenses du réseau. Ces mesures devraient rapidement favoriser le développement des objectifs recherchés par les travaux du groupe, et notamment l’organisation coordonnée des interventions des trois niveaux précités.
Néanmoins, il est important de distinguer :
. le travail en réseau institutionnel au sens du projet de loi précité, permettant de favoriser un cadre de cohérence et de complémentarité pour les interventions spécifiques de chaque institution ou professionnel libéral impliqués dans la prise en charge des personnes en souffrance et/ou atteintes de troubles mentaux ;
. le travail partenarial de professionnels autour d’une prise en charge particulière d’une personne en souffrance et/ou atteinte de troubles mentaux.
Il y a consensus du groupe de travail pour considérer que la constitution de réseaux et le développement des interventions en complémentarité par les acteurs des différents champs éducatif, social, médico-social et sanitaire, devraient permettre à terme :
- une programmation des actions de prévention et le développement d’actions de promotion de la santé mentale pour éviter la segmentation de ces actions ainsi que pour enclencher des prises en charge utiles et à terme leur continuité. Dans cette optique, la mutualisation des moyens (humains et financiers) renforce, in fine, la qualité de la prise en charge sociale et/ou soignante.
- une graduation des réponses aux urgences psychiatriques, afin de répondre au souci de prendre en compte la diversité des situations composant l’“urgence psychiatrique” :
. les urgences psychiatriques pures par décompensation d’une affection psychiatrique ;
. les urgences médico-psychiatriques ou mixtes (manifestations organiques et psychiatriques simultanées) ;
. les états aigus transitoires (tentatives de suicide, ivresse).
. les crises ou urgences psycho-sociales (en amont de l’urgence stricto-sensu ; situation interactive conflictuelle impliquant le malade et son environnement ; état instable) qui, en l’absence d’intervention appropriée, se résout exceptionnellement de manière positive et évolue au contraire vers l’aggravation des troubles et l’urgence médicale, psychiatrique ou mixte).
- une mobilisation de compétences diversifiées (sociales, psychologiques, médicales et paramédicales) pour la mise en place d’un projet de prise en charge individualisée autour du patient ;
- le développement, dans le domaine de la (ré)adapation et de la (ré)insertion des patients atteints de troubles mentaux graves et durables, d’une complémentarité et d’une articulation entre le sanitaire (équipe de secteurs psychiatriques et/ou libéraux), le médico-social et le social.
L’inscription dans ce travail en réseau permet de dépasser le partenariat ponctuel, reposant le plus souvent sur des échanges informels entre professionnels, indépendamment d’une implication institutionnelle..
Le groupe de travail pose ainsi la question de l’organisation de ces échanges. Il y a consensus du groupe pour que cet objectif comprenne :
- une inscription dans la durée des échanges interprofessionnels entrepris ;
- une structuration du temps pour chaque partenaire, et plus particulièrement pour les professionnels libéraux ;
- un renforcement du temps non programmé pour répondre aux situations d’urgence.
Une formalisation de ces échanges de pratique inter professionnels est préconisée quel que soit le mode de prise en charge envisagé. Il est proposé :
- le conventionnement entre institution définissant le cadre d’intervention de chacun des professionnels ;
- le développement des “consultations d’avis spécialisés” entre les médecins psychiatres et les professionnels soignants non spécialisés (médecins généralistes ; pédiatres ; équipes thérapeutiques dans le domaine des addictions),
- l’identification d’un “référent de la prise en charge médico-psychologique au long cours ” permettant notamment une médiation entre le soin et la réinsertion et garantissant la réalité d’une prise en charge globale des besoins du patient.
Il y a, en outre, consensus du groupe sur la nécessité d’instituer une instance locale de régulation inter-institutionnelles des pratiques soignantes et sociales, impliquant également les professionnels libéraux et les représentants des familles et des usagers, qui à partir d’une analyse des besoins, en relation avec les orientations des planifications sanitaires et médico-sociales et sociales aura pour vocation de proposer les compétences à mobiliser et les modalités d’intervention ou les actions à mettre en place dans le domaine de la santé mentale (cf. point 3 du préambule).
Afin de permettre une véritable synergie entre les interventions du champ éducatif, social, médico-social et de la psychiatrie, le groupe considère que cette instance doit dépasser le cadre du conseil de secteur.
Le groupe propose de faire émerger une fonction de “technicien réseau” pour aider à la mise en place des réseaux à constituer. Cette fonction n’a pour vocation ni de définir l’objectif des réseaux, ni de les initier ou de les coordonner. Au service du réseau, cette fonction doit permettre le développement de compétences spécifiques (juridiques et administratives concernant les cadres formels d’organisation des réseaux ou les démarches pour obtenir des financements) et une dynamisation du réseau (motiver les professionnels de champs différents à travailler autrement en vue de créer et stabiliser des liens).
Le groupe n’a pas précisé auprès de qui serait rattaché cette fonction.
En outre, la fonction de “coordonnateur de prévention” mentionnée au III.1.1.C) sera particulièrement utile à la constitution et au bon fonctionnement des réseaux.
Dans le respect du droit des patients à la garantie du secret professionnel et des règles déontologiques, les professionnels doivent apporter les informations utiles aux usagers et à leurs familles dès le début des prises en charge.
En sus du rôle des usagers, l’information générale sur la souffrance psychique, la maladie mentale, et les différentes modalités de prise en charge sanitaire et sociale existantes ainsi que sur les lieux de soins, nécessite un lieu social d’information permettant la rencontre des professionnels de secteur, des libéraux (psychiatres et psychologues) et des associations de parents ou d’usagers.
Les membres du groupe estiment que cette proposition doit se traduire par un renforcement du rôle des CMP caractérisés par une permanence d’ouverture, au besoin étendue, la proximité et une intégration dans le tissu social.
Il s’agit d’intégrer l’usager et la famille aux stratégies thérapeutiques pour faciliter l’adhésion au traitement et son observance par le patient.
Outre le rôle précieux de ces acteurs lors de l’accès aux soins, il est indispensable d’associer étroitement l’usager et sa famille aux soins, afin d’éviter toute rupture préjudiciable à l’état de santé de l’usager.
A cet égard, il est proposé l’identification d’un référent libéral ou exerçant en secteur pour les familles, notamment dans le suivi au long cours de patients souffrant de pathologies lourdes (schizophrénie, troubles de la personnalité). Lorsque le référent exerce à titre libéral, les familles doivent pouvoir être soutenues ou suivies par le secteur si elles le souhaitent, notamment à l’occasion de soins ou d’activités proposées en complément par le secteur compte tenu de la gamme de prestations qu’il peut offrir.
Outre la présence des usagers dans les instances des établissements de santé, la participation des représentants des usagers, peut trouver une forme totalement aboutie par l’intégration dans les réseaux de santé mentale. Cette intégration permet aux représentants des usagers de mieux comprendre la finalité du travail spécialisé. Elle offre également aux usagers la faculté de partager collectivement leurs besoins et leurs attentes.
Dernière mise à jour : lundi 3 juin 2002 14:16:06 Dr Jean-Michel Thurin